
Siamo ancora nell’emergenza sanitaria “Covid-19” e ci è richiesto di affrontare situazioni complesse soprattutto per coloro che sono affetti da una patologia cronica, tra cui i pazienti con MICI (Malattie Infiammatorie Corniche dell’Intestino). Un problema dovuto alla condizione di fragilità di queste persone, particolarmente acuita, in questo periodo, dall’epidemia da coronavirus. Purtroppo, si sta verificando che una mancata adesione alle terapie ed ai controlli necessari ha fatto aumentare i tassi di morbilità e le ricadute.
 Il 19 maggio 2020 è stata la giornata mondiale delle Malattie Infiammatorie Croniche Intestinali, conosciute con l’acronimo italiano MICI o quello anglosassone IBD (Inflammatory Bowel Diseases).
Il 19 maggio 2020 è stata la giornata mondiale delle Malattie Infiammatorie Croniche Intestinali, conosciute con l’acronimo italiano MICI o quello anglosassone IBD (Inflammatory Bowel Diseases).
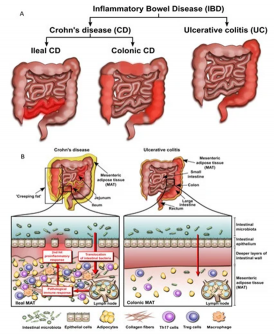
Le MICI sono malattie del piccolo e del grosso intestino a componente infiammatoria e ad andamento recidivante e si suddividono in due forme: la Retto-Colite Ulcerosa (RCU) e il Morbo di Crohn.
Le MICI sono patologie tipiche delle età giovanili: il picco più importante si rileva tra i 15 e i 45 anni, tuttavia si evidenzia, negli ultimi tempi, un aumento dell’incidenza in età pediatrica e adolescenziale; il secondo picco si posiziona in età avanzata.
L’insorgenza di queste malattie in giovane età, la cronicità che le caratterizza, le limitazioni che impongono alle normali attività quotidiane e la continua minaccia di complicanze, condiziona pesantemente la vita dei soggetti che ne sono affetti.
La situazione viene peggiorata dai ritardi diagnostici, dalla scarsa conoscenza di queste patologie e dalle difficoltà di comunicazione tra medici e pazienti come è successo, ad esempio, in questo periodo di pandemia.
A differenza che in passato, quando le MICI erano prevalentemente diffuse nei Paesi industrializzati, si assiste, da un decennio circa, alla presenza di queste malattie nei Paesi emergenti. I nuovi casi e i malati sarebbero aumentati di venti volte nell’ultimo decennio, manca tuttavia un
Registro nazionale per cui i dati si presume siano sottostimati. In USA si stimano più di un milione di pazienti, 2,5 milioni in Europa ed in Italia circa 200.000.
Cause e sintomatologia
Le Malattie Infiammatorie Croniche Intestinali sono caratterizzate da un’eccessiva risposta immunitaria agli antigeni fisiologicamente presenti a livello intestinale. Per cause ancora ignote il sistema immunitario produce cloni di cellule auto-reattive. autoanticorpi che attaccano le strutture dello stesso organismo (self).
La sintomatologia delle MICI è quanto mai vasta, aspecifica e spesso invalidante: dolori addominali, diarrea anche ematica, vomito, febbre, calo ponderale, astenia sono solo alcuni dei sintomi più frequenti che impattano pesantemente sulla qualità di vita dei pazienti.
Fino a 15 anni fa le MICI erano trattate a seconda del grado di gravità con steroidi e immunosoppressori cui si associava la chirurgia utilizzata come ultima opzione.
Il punto di svolta è arrivato alla fine degli Anni ’90 con l’avvento dei farmaci biologici, che hanno rivoluzionato la storia naturale di queste malattie, riducendo in modo sostanziale nelle forme da moderata a grave il ricorso all’intervento chirurgico e alle ospedalizzazioni.
Retto-Colite Ulcerosa (RCU)
La Retto-Colite Ulcerosa è una malattia a base infiammatoria caratterizzata da andamento cronico e intermittente con fasi di riaccensione seguite da fasi di remissione, e in alcuni casi decorso di tipo cronico continuo. che coinvolge una parte limitata dell’intestino, localizzandosi nella mucosa del retto e del colon. A causa dell’erosione delle mucose si formano ulcerazioni multiple. Si riconosce per la RCU una familiarità tant’è che i soggetti con parenti affetti sono considerati più a rischio. Questa patologia fa il suo esordio tra i 15 e i 35 anni ma può colpire in età pediatrica e in età più avanzata, Ira i 60 e gli 80 anni. In Europa sono colpite da 7 a 12 persone ogni 100.000 abitanti. 1 nuovi casi sono da 3.000 a 5.600 l’anno.
I segni e sintomi più frequenti sono dolori addominali. diarrea ematica con o senza muco, tenesmo, perdita di peso, astenia, febbre. L’esordio può essere subdolo. Le complicanze intestinali possono essere acute con sanguinamento grave e megacolon tossico che può portare a perforazione, o insorgere durante le fasi croniche (displasia epiteliale o cancro colo-rettale).
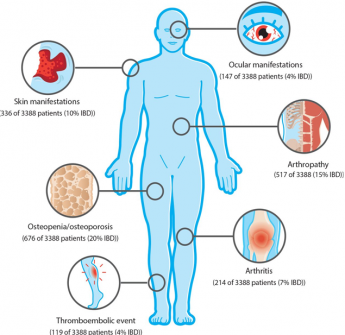
Ai sintomi tipici della malattia infiammatoria cronica possono essere associate anche manifestazioni extraintestinali quali spondilite anchilosante, artrite periferica. eritema nodoso, psoriasi, colangite sclerosante primitiva, trombocitosi.
La diagnosi è endoscopica con biopsia ed esame istologico oltre a esami del sangue (PCR, VES, conta dei leucociti, e ferritina). Alle terapie farmacologiche tradizionali costituite da corticosteroidi, immunosoppressori e salici lati, si aggiungono da oltre dieci anni i farmaci biologici che possono portare alla guarigione mucosale nel 60-70% dei casi trattati, e alla riduzione del ricorso all’utilizzo di cortisone e del trattamento chirurgico e dei ricoveri.
Malattia di Crohn
È una malattia infiammatoria cronica che può colpire tutti i segmenti dell’intestino sebbene nella maggioranza dei casi si localizzi nell’ultima parte dell’intestino tenue. Non è ereditaria anche se è presente una componente genetica, infatti un quinto dei pazienti ha almeno un consanguineo affetto. I nuovi casi sono da 1.350 a 2.000 ogni anno.
I sintomi più frequenti sono gonfiori e dolori addominali, diarrea cronica, anche notturna, perdita di peso. Sintomi non specifici comprendono: malessere, febbre ed anoressia mentre alcuni pazienti possono presentare manifestazioni extraintestinali quali: lriti, uveiti, nefriti, artriti, pioderma gangrenoso, eritema nodoso.
Le complicanze più comuni sono rappresentate da stenosi, fistole ed ascessi peri anali.
Queste ultime si sviluppano nel 15% dei pazienti entro 5 anni dalla diagnosi. La Malattia di Crohn non è facilmente diagnosticabile se non in Centri dedicati, frequente il ritardo diagnostico che va dai 3 a 5 anni. La malattia viene diagnosticata attraverso la combinazione di valutazioni cliniche, di laboratorio (VES, PCR calprotectina fecale etc.), radiologiche (TC, RM), endoscopiche ed istologiche.
L’avvento dei farmaci biologici ha cambiato il decorso di questa patologia per la quale sono disponibili quattro opzioni terapeutiche farmacologiche oltre alla terapia chirurgica: casi di grado lieve-moderato: aminosalicilati che inibiscono l’enzima ciclo-ossigenasi bloccando la cascata dell’infiammazione; casi moderati-severi: corticosteroidi che danno importanti effetti collaterali. immunosoppressori e terapie biologiche con anticorpi monoclonali che impediscono ad una citochina (TNF-alfa) di legarsi ai suoi recettori, bloccando così la reazione infiammatoria.
La patologia MICI nel periodo della pandemia, cosa dobbiamo sapere…

Cerchiamo ora di rispondere ad alcune domande che hanno posto alcuni pazienti affetti da MICI in questo periodo di pandemia.
Il coronavirus COVID-19 può imitare o indurre i sintomi delle malattie IBD?
I sintomi più comuni di COVID-19 sono febbre, affaticamento, tosse secca, mialgia e dispnea. Tuttavia, possono comparire anche dolore addominale, diarrea, nausea e vomito, ma con meno frequenza: infatti la famiglia dei coronavirus causa malattie sia gastrointestinali che respiratorie. Ciò ha sottolineato il possibile coinvolgimento del sistema gastrointestinale nella trasmissione di SARS-CoV-2. Tuttavia, questa situazione non è inaspettata, poiché anche senza causare infezione gastrointestinale, il Covid-19 è associato a lievi sintomi durante la prima settimana di infezione virale, principalmente nei pazienti con colite ulcerosa.
È sconsigliato per i pazienti con malattia MICI stabile andare in ospedale?
Sì, se COVID-19 è diffuso nella comunità, come accaduto un mese fa in Italia del nord. Le statistiche disponibili sono esplicative: all’inizio dell’epidemia a Wuhan, in Cina, da 138 pazienti infetti, 57 (41,3%) sono stati presumibilmente infettati in ospedale. Di questi, 40 erano operatori sanitari e 17 pazienti ricoverati per altri motivi. Allo stato attuale, invece, suggeriamo ai pazienti con MICI di continuare a sottoporsi ai controlli routinari presso il centro di riferimento adottando le precauzioni più volte ribadite: lavarsi spesso le mani; indossare la mascherina, evitare il contatto ravvicinato con altre persone. Anche i mezzi di trasporto per l’ospedale sono importanti; i pazienti dovrebbero evitare autobus e treni, soprattutto nelle ore di punta. In considerazione del fatto che l’età è un fattore chiave per l’infezione e la prognosi della SARS-CoV-2, le visite in ospedale potrebbero essere scoraggiate per gli anziani affetti da MICI in stato di benessere per i quali è prevista solo una visita di controllo.
I pazienti con MICI devono essere sottoposti a trattamenti immunosoppressivi all’aumento del rischio di contrarre il COVID-19? O al rischio di un decorso della malattia più grave?
I pazienti con MICI non hanno un rischio maggiore di contrarre COVID-19 anche se i dati riguardanti i pazienti immunosoppressi e l’infezione da SARS-CoV-2 sono molto scarsi. Gli anziani e quelli con malattie cardiovascolari, diabete, malattie respiratorie croniche, ipertensione e tumori sono a rischio di infezione più grave. Poiché il rischio di infezioni gravi (come le infezioni respiratorie) è leggermente più alto nei pazienti sotto immunosoppressione e/o terapie biologiche, si prevede che lo stesso possa verificarsi nella SARS-CoV-2. Tuttavia, anche se i numeri sono ancora limitati, sembra che i gruppi con immunosoppressione relativa, come ad esempio bambini molto piccoli, donne in gravidanza e pazienti affetti da HIV, non abbiano un rischio maggiore di complicanze.
Le persone con IBD devono interrompere il trattamento immunosoppressivi durante l’infezione COVID-19?
A causa dei periodi di sospensione del farmaco, previsti per la maggior parte degli immunosoppressori (come azatioprina, metotrexate) e biologici, la sospensione di trattamenti immunosoppressivi non sarebbe utile nei casi lievi o casi moderati di malattia COVID-19. Un’eccezione è la terapia con corticosteroidi; i dati disponibili suggeriscono un aumento della mortalità e dei tassi di infezione secondaria nelle infezioni influenzali e compromissione della clearance di SARSCoV e MERS-CoV, insieme a complicanze della terapia con corticosteroidi nei guariti. Per quanto riguarda l’infezione da SARSCoV-2, gli steroidi non sono risultati efficaci nel trattamento di lesioni polmonari o shock. In tale contesto, è raccomandata la sospensione della terapia con steroidi. Nei pazienti gravi e critici, a rischio di più effetti collaterali e più interazioni farmacologiche, il trattamento immunosoppressivo deve essere considerato e valutato. La sospensione di questi farmaci è probabilmente consigliabile.
I pazienti con IBD devono interrompere il trattamento immunosoppressivo se lo vivono in una zona endemica?
Le prove attuali non supportano la sospensione del trattamento in pazienti che vivono in un’area endemica, né è stato raccomandato in precedenza in situazioni simili. Tuttavia, le strategie di mitigazione per ridurre il rischio durante le terapie per infusione, dovrebbero essere implementate già nelle cliniche. La decisione potrebbe essere diversa nel caso dell’inizio un trattamento immunosoppressivo. Quando possibile, durante l’epidemia di COVID-19, il trattamento deve essere posticipato sulla base di una individuale valutazione del rischio.
Le persone con MICI devono interrompere il trattamento immunosoppressivo o prendere ulteriori misure se hanno avuto uno stretto contatto con qualcuno con comprovata infezione da COVID19?
In caso di stretto contatto con una comprovata persona infetta COVID-19, i pazienti con MICI devono essere seguiti secondo le raccomandazioni nazionali, come qualsiasi altra persona. L’isolamento sociale è un fattore chiave e la rapida valutazione medica, in caso di sviluppo di sintomi, è cruciale. Tuttavia, i dati sugli effetti della sospensione del trattamento sono scarsi e non sembra ragionevole interrompere i farmaci.
La soluzione e l’auspicio è che la pandemia produca un’accelerazione verso una telemedicina regolata e consapevole.

Prof. Paolo Urciuoli
Consulente Sanitario Nazionale ASSILT
Scarica l’articolo sulle MICI