La dermatite è una malattia infiammatoria degli strati superficiali della pelle le cui manifestazioni possono essere prurito, dolore, arrossamento, gonfiore, vescicole, essudazione, croste e desquamazione.
Le manifestazioni cutanee e la sintomatologia della dermatite derivano dalla tipologia della reazione infiammatoria:
Arrossamento cutaneo, causato dall’infiammazione del derma (strato intermedio della cute) e dall’aumento del flusso sanguigno;
Ispessimento cutaneo e vescicole (raccolta di liquido limpido, sieroso o siero-ematico di forma rotondeggiante e diametro inferiore ai 5 mm) a causa dell’infiltrazione dell’epidermide (strato superficiale della pelle) da parte delle cellule responsabili della reazione infiammatoria e dall’accumulo di liquido;
Desquamazione, dovuta all’iperproliferazione ed ispessimento (ipercheratosi) delle cellule dell’epidermide;
Prurito, probabilmente dovuto all’istamina rilasciata durante l’infiammazione;
Erosioni e possibile trasudazione, croste e infezione secondaria, derivanti dal grattamento indotto dal prurito.
Si distinguono forme acute e croniche.
Le manifestazioni più importanti nella fase acuta della dermatite sono l’arrossamento e la desquamazione.
La dermatite cronica frequentemente determina l’ispessimento e la fissurazione della cute.
Qualsiasi tipo di dermatite può essere complicato da un’infezione.
Dermatiti da contatto
La dermatite da contatto è un’infiammazione della pelle causata dal contatto diretto con sostanze irritanti (dermatite da contatto irritativa – DCI) o allergeni (dermatite allergica da contatto – DAC).
I sintomi comprendono prurito e talvolta dolore urente. Le alterazioni cutanee comprendono arrossamento, desquamazione, tumefazione cutanea e talvolta vescicole e ulcerazioni.
Diversi fattori possono aumentare la suscettibilità cutanea allo sviluppo di una dermatite da contatto:
Proprietà chimico-fisiche, quantità, concentrazione delle sostanze irritanti/allergeni, durata e frequenza di esposizione;
Caratteristiche individuali relative alla resistenza cutanea (più debole nei bambini e negli anziani);
Permanenza in ambienti che possono favorire screpolature della pelle;
Attività professionali che espongono a traumatismi cutanei, come piccole ferite, abrasioni ed escoriazioni;
Alterazioni della barriera cutanea che facilitano la penetrazione di sostanze irritanti/allergeni (esempio: la presenza di altre patologie cutanee).
Dermatite da contatto irritativa
La dermatite da contatto irritativa (DCI) è causata da prodotti chimici e stimoli fisici irritativi che possono essere presenti in ambiente esterno, domestico e lavorativo. Il contatto diretto con la cute induce una reazione infiammatoria aspecifica, non allergica.
La forma irritativa è responsabile dell’80% di tutti i casi di dermatite da contatto. Il contatto può essere concentrato nel tempo e unico nel caso di sostanze a notevole attività irritante (irritanti forti) o essere ripetuto e protratto (irritanti deboli).
Le sostanze chimiche più frequentemente coinvolte sono rappresentate da: acidi, soluzioni alcaline, solventi organici, composti metallici, oli minerali, lubrorefrigeranti sintetici, additivi della gomma, prodotti bituminosi, componenti reattive di materiali plastici, saponi e detergenti. Possono indurre la comparsa di DIC anche agenti fisici meccanici (traumi, attrito e frizioni ripetute).
Si distinguono forme acute e forme croniche:
Dermatite da contatto irritativa acuta: potenti irritanti, come sostanze chimiche caustiche, possono danneggiare immediatamente la pelle, manifestandosi tipicamente con bruciore acuto o dolore pungente;
Dermatite da contatto irritativa cronica o cumulativa: sostanze irritanti meno potenti richiedono periodi di contatto cutaneo più lunghi (cronici) o ripetuti (cumulativi) per causare una dermatite da contatto irritativa.
La DCI è caratterizzata da lesioni che in genere sono ristrette all’area del contatto diretto con l’agente causale e non interessano altre parti del corpo, contrariamente a quanto accade nella dermatite allergica da contatto (DAC).
La fase acuta della dermatite, in rapporto alla resistenza della sede di esposizione, alla concentrazione e al tempo di azione dell’agente causale, è caratterizzata da un ampio spettro di segni clinico-morfologici, che vanno dalla semplice desquamazione alla necrosi. Nella gran parte dei casi il quadro clinico è tuttavia di tipo monomorfo.
Quando sono presenti contemporaneamente più lesioni cliniche, ed in particolare vescicole ed essudazione, può risultare difficile la diagnosi differenziale dalla DAC (dermatite allergica da contatto) in fase acuta. In quest’ultimo caso l’arrossamento, l’edema e la vescicolazione, conseguenti all’accumulo di liquido a livello epidermico, insorgono simultaneamente nell’area cutanea interessata, mentre nella DCI le singole lesioni si susseguono una dopo l’altra nello spazio di più giorni.
Tipico esempio di DCI cronica è l’eczema delle casalinghe che interessa prevalentemente la superficie palmare della mani (soprattutto la destra), in particolare modo in corrispondenza delle eminenza tenar e ipotenar (rilievi palmari alla base della mano in corrispondenza del 1° e del 5° dito), dello spazio tra primo e secondo dito e della superficie flessoria del pollice.
Si manifesta con modesto arrossamento, talvolta vescicolazione, secchezza, desquamazione, cheratosi, soprattutto lungo i solchi cutanei e le pieghe di flessione, fissurazioni e ragadi. Il bruciore e il dolore conseguenti alla presenza di ragadi, la difficoltà alla prensione e nell’esecuzione dei movimenti sono i principali sintomi soggettivi.
Agenti chimici irritanti presenti nell’ambiente e trasportati per via aerea possono indurre la comparsa della dermatite da contatto aero trasmessa.
Le sostanze in causa sono diffuse in particolar modo in ambiente professionale e possono trovarsi sotto forma di vapori (formaldeide, trementina), gas (iprite), fumi (fumi di saldatura, piante in combustione), goccioline (spray, insetticidi, profumi, resine), particelle solide (fibre di vetro, cemento, polveri di legni esotici). Le sedi comunemente colpite sono quelle esposte all’aria: viso (soprattutto palpebre superiori), collo, décolleté, mani, polsi, avambraccia e nelle donne le gambe. In caso di particelle solide e goccioline presenti nell’aria, la sintomatologia può interessare anche le sedi coperte, dal momento che le sostanze possono penetrare o attraversare i tessuti.
La variante fotodermatite da contatto (FDC), è un’infiammazioni della cute associata spesso a prurito o bruciore, causata oppure aggravata dall’esposizione ai raggi UV della luce solare.
Nella FDC un agente topico (esempio i profumi) presente sulla cute assorbe la luce e genera direttamente radicali liberi e mediatori infiammatori, causando un danno tissutale che si manifesta con dolore ed eritema (simili a scottature solari). La dermatite fototossica, quindi, si verifica solo nella pelle esposta agli UV. Sono abitualmente risparmiate le sedi “ombreggiate”, quali palpebre superiori, regioni retroauricolari, triangolo sottomentoniero e le sedi coperte dai capelli (cuoio capelluto e faccia posteriore del collo). La dermatite insorge in genere dopo alcune ore dall’esposizione al sole.
Dermatite allergica da contatto (DAC)
La dermatite allergica da contatto (DAC) è un processo infiammatorio cutaneo dovuto ad una reazione allergica indotta dal contatto con uno o più agenti esterni (allergeni) e dall’intervento di cofattori immunologici del soggetto.
Il fenomeno di sensibilizzazione si sviluppa tipicamente in due fasi:
Esposizione del sistema immunitario ad un antigene. Dopo il primo contatto con l’allergene, il processo di sensibilizzazione può essere breve (6-10 giorni per sensibilizzanti potenti) o prolungato (anni per sensibilizzanti deboli).
Reazione allergica dopo la riesposizione: in soggetti precedentemente sensibilizzati, ad ogni nuova riesposizione all’allergene, il sistema immunitario si attiva reclutando cellule infiammatorie e causando la tipica sintomatologia della dermatite allergica da contatto.
Numerosi allergeni sono responsabili della dermatite allergica da contatto e la sensibilizzazione crociata è frequente; pertanto, la reattività ad una sostanza può estendersi ad altri agenti che hanno una stretta affinità per composizione chimica o trasformazione metabolica da parte dell’organismo; un esempio di sensibilizzazione crociata è la reazione tra alcuni prodotti farmaceutici (benzocaina e sulfamidici) e parafenilendiamina (sostanza presente nella gomma, in tinture per capelli e prodotti coloranti per tessuti).
Un altro esempio di sensibilizzazione crociata è quella che riguarda il latice e alcuni alimenti contenenti proteine dalla struttura simile a quella degli allergeni del latice, quali ananas, avocado, banana, castagna, fico, patata, kiwi, mango, melone, papaia, frutto della passione, pesca, spinaci e pomodori
In uno stesso paziente vi può essere la poli sensibilizzazione, ossia la sensibilizzazione a due o più allergeni chimicamente differenti e presenti in prodotti diversi (esempio metalli e medicamenti topici), o la cosensibilizzazione.
Quest’ultima si verifica nei confronti di prodotti diversi, ma contenenti lo stesso allergene (esempio cosmetici con uguale essenza profumata) oppure verso allergeni differenti contenuti nello stesso prodotto (esempio cromo e cobalto nel cemento).
Di seguito sono riportate le sostanze che possono causare la comparsa di dermatite allergica da contatto:
Saponi, detersivi, cosmetici e profumi (prodotti presenti in articoli per l’igiene personale, saponi e prodotti per la casa profumati, tinte per capelli, smalto per le unghie, deodoranti, idratanti, lozioni dopobarba, profumi, filtri solari);
Sostanze chimiche usate per la produzione di calzature e abbigliamento (agenti concianti nel cuoio, acceleranti e antiossidanti per gomma presente nei guanti, nelle calzature, negli indumenti intimi e in altri capi di vestiario, prodotti coloranti);
Sostanze chimiche (nichel, cobalto, cromati, mercurio);
Farmaci nelle creme cutanee: antibiotici (bacitracina, sulfamidici, neomicina)
Gomma e latice (guanti, profilattici, scarpe)
Piante: edera velenosa (la dermatite è causata dal contatto con l’olio urusciolo, che riveste le foglie delle piante).
L’allergia al nichel è tra le cause più frequenti della dermatite allergica da contatto.
Il nichel è molto diffuso nell’ambiente e la DAC può essere scatenata dal contatto con oggetti comuni inclusi orecchini, piercing, braccialetti, collane, orologi, chiusure lampo, cinture, occhiali, monete, accendini, cellulari, maniglie, forbici, stoviglie e pentole.
In genere la dermatite compare tra 12 e 48 ore dopo l’esposizione al nichel e può persistere anche per due settimane.
La dermatite può limitarsi alle zone della pelle entrate in contatto con il metallo, ma può anche estendersi ad altre aree del corpo.
In ambito lavorativo le sostanze più frequentemente coinvolte nell’indurre una DAC sono i biocidi e i prodotti che li contengono, sali di cromo, cobalto, nichel e palladio, prodotti coloranti, resine epossidiche, formaldeide, resine acriliche, gomma, latice, piante e legni.
L’allergia da contatto aerotrasmessa ha una minore incidenza rispetto alla forma irritativa aerotrasmessa ed è legata più spesso all’azione di resine, polveri di legni, cemento in polvere e pesticidi.
La dermatite da contatto fotoallergica è una variante della dermatite allergica da contatto, nella quale una sostanza diventa sensibilizzante solo dopo aver subito modificazioni strutturali scatenate dalla luce ultravioletta. Le reazioni possono estendersi anche alla cute non esposta al sole. Le cause tipiche comprendono profumi (esempio: ambretta muschiata, legno di sandalo), farmaci antinfiammatori non steroidei e filtri solari.
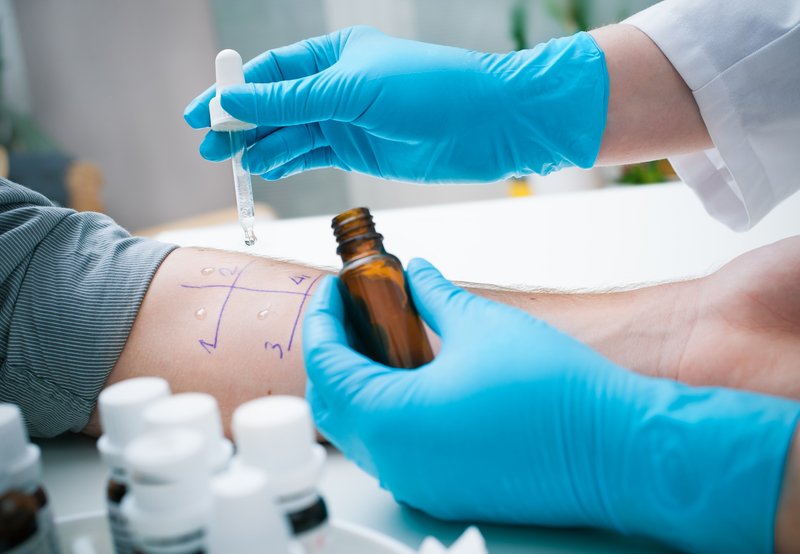
La diagnosi di dermatite da contatto è formulata sulla base della storia espositiva riferita dal paziente (uso o contatto con particolari prodotti irritanti ed allergeni, attività professionale ed eventuali hobby), dei sintomi e del quadro clinico osservato al momento della visita medica e, se necessario, mediante test epicutanei (patch-test) che consentono di evidenziare le eventuali sensibilizzazioni e di confermare o escludere la natura allergica della dermatite.
Il trattamento delle dermatite da contatto varia a seconda della fase clinica e della localizzazione delle lesioni.
Per prevenire la dermatite da contatto è necessario evitare
l’ulteriore esposizione all’agente causale.

Prof. Luciano Romeo
|
Scarica l’articolo Dermatiti da contatto