
Nuove prospettive di cura. Con il termine maculopatia si intende una generica affezione della macula che è la parte più nobile della retina, ovvero quella parte dell’occhio deputata alla visione centrale.
La più comune maculopatia è la cosiddetta degenerazione maculare legata all’età o più semplicemente maculopatia senile.
Questa patologia è la più frequente causa di ipovisione e cecità nel mondo occidentale nei soggetti con più di 50 anni di età.
Si stima che circa 170 milioni di persone al mondo ne siano affette e che questo numero continuerà a crescere con il progressivo aumento dell’aspettativa di vita e il conseguente invecchiamento della popolazione.
Fattori di rischio
Oltre all’età, i principali fattori di rischio per lo sviluppo della malattia sono: la familiarità, il genere femminile, l’etnia caucasica, il fumo, l’eccessivo consumo di alcol, la pressione alta del sangue, i disordini cardiovascolari, l’obesità, una dieta povera di vitamine e antiossidanti e un’eccessiva esposizione al sole nell’arco della vita.
Esistono due tipi di maculopatia senile:
1. forma secca o non essudativa (che comprende circa l’85-90% dei casi);
2. forma umida o essudativa (circa il 10-15% dei casi).
Esse si differenziano per caratteristiche cliniche, velocità di progressione e trattamento.
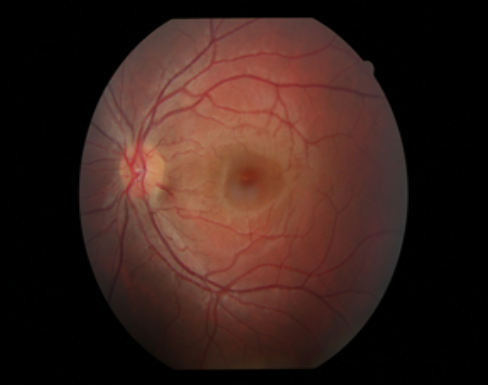
La maculopatia senile iniziale ha generalmente una progressione lenta.
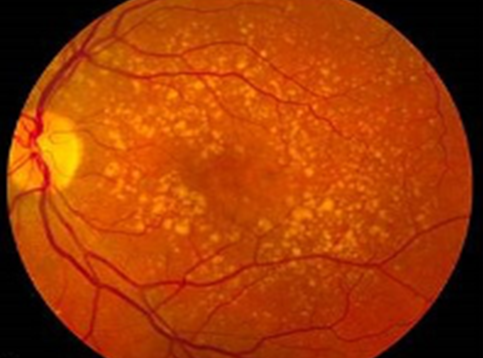
La sua prima manifestazione consiste nella formazione di specifici depositi nella retina, chiamati drusen, formati dalle “sostanze di scarto” dei fotorecettori che sono le cellule deputate ad assorbire lo stimolo luminoso che poi verrà trasmesso al cervello.
Questo probabilmente succede perché l’occhio con l’invecchiamento riduce la sua capacità di metabolizzare ed eliminare queste “sostanze di scarto”, che si andranno ad accumulare al di sotto della macula.
In questa fase, generalmente comune ai due tipi di maculopatia, i pazienti possono non presentare sintomi oppure notare una lieve distorsione delle immagini.
Con il progredire degli anni, nel caso della maculopatia secca, può accadere che le drusen confluiscano, diventino più grandi e non permettano più un adeguato sostentamento ai fotorecettori, che nel tempo andranno incontro ad atrofia e quindi a morte con una conseguente lenta perdita della visione centrale per il paziente.
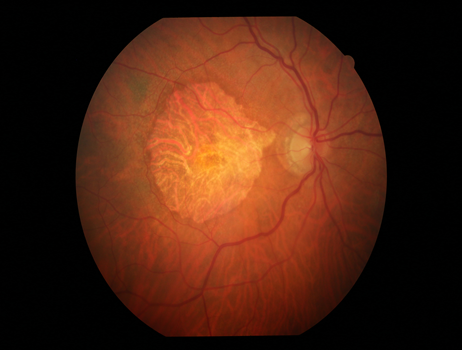
Questa è l’ultima fase della maculopatia secca che prende il nome di maculopatia atrofica o atrofia geografica per l’aspetto a carta geografica che la macula assume all’esame del fondo dell’occhio.
La maculopatia senile di tipo umido ha un andamento diverso: la retina sofferente per l’invecchiamento e per le drusen inizia a produrre una sostanza chiamata VEGF (fattore di crescita per l’endotelio vascolare) per cercare di portare nuovi nutrienti alla macula attraverso il reclutamento di nuovi vasi sanguigni.
Purtroppo, i nuovi vasi, che sono fragili, permeabili e in un ambiente non adatto, tendono a sanguinare o a perdere liquido (edema maculare) provocando una rapida progressione del danno e, per il paziente, una repentina perdita della visione centrale.
Diagnosi
Per la diagnosi di qualunque tipo di maculopatia è fondamentale che l’oculista effettui un esame del fondo dell’occhio associato ad un esame strumentale che si chiama OCT o tomografia a coerenza ottica.
Altri esami più complessi come l’angiografia con fluoresceina e con verde di indocianina, l’angiografia-OCT o l’autofluorescenza del fondo oculare, potranno essere necessari nei casi che meritino un maggiore approfondimento.
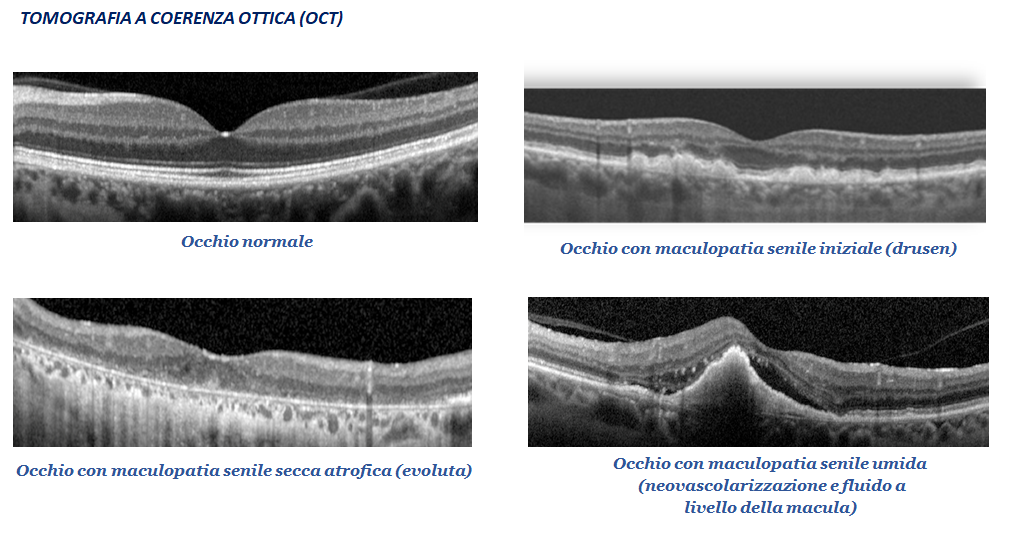
L’OCT è un esame fondamentale che permette, in modo veloce e non invasivo, attraverso una sorgente di luce infrarossa, di effettuare una scansione dettagliata della retina e della macula mettendo in evidenzia solo le drusen nel caso di maculopatia iniziale, l’atrofia della retina nel caso di maculopatia secca evoluta, o la neovascolarizzazione, il fluido e l’edema maculare nel caso di maculopatia umida.
Terapia
Per quanto riguarda la terapia della maculopatia secca, purtroppo ad oggi non esistono trattamenti curativi approvati.
L’unico rimedio che si è dimostrato in grado di rallentare la progressione delle forme già evolute di maculopatia secca è l’integrazione di alcune vitamine e sostanze antiossidanti specifiche; è inoltre importante correggere tutti i fattori di rischio modificabili come astenersi dal fumo, controllare la pressione del sangue, seguire una dieta bilanciata.
Sono attualmente in studio numerose nuove terapie, sia mediche, come l’iniezione di farmaci dentro l’occhio, sia chirurgiche, come l’impianto di dispositivi sotto la retina, con l’obiettivo di prevenire o addirittura curare questa malattia, ma sono tutte ancora in fase di sperimentazione.
Per i pazienti con patologia avanzata, oramai ipovedenti, sono disponibili, in centri specializzati, percorsi di riabilitazione visiva mirati a valorizzare la visione residua periferica o alla prescrizione di ausili e dispositivi utili per la vita quotidiana.
Per quanto riguarda la maculopatia umida, il trattamento si basa sulla somministrazione intravitreale, effettuata in sala operatoria, di un farmaco con azione anti-VEGF; questa procedura consiste nell’iniezione dentro l’occhio di una sostanza contenente un anticorpo in grado di bloccare l’eccesso di VEGF che sta causando la malattia.
Generalmente vengono effettuate tre iniezioni a distanza di un mese l’una dall’altra; successivamente verranno allungati gli intervalli di trattamento a seconda del tipo di risposta alla terapia.
Purtroppo, i trattamenti devono spesso protrarsi per diversi anni con un impegno notevole da parte del paziente, delle famiglie e del sistema sanitario.
Per questo motivo sono in fase di sperimentazione sia nuovi farmaci intravitreali in grado di esplicare il loro effetto per un tempo più prolungato, sia soluzioni che permettano un rilascio graduale nel tempo dei farmaci esistenti.
La maculopatia umida, pur essendo meno frequente di quella secca, è quella che causa più frequentemente una grave perdita della visione centrale; questo può accadere per un trattamento tardivo o per esiti cicatriziali a livello della macula dopo anni di trattamento.
Come per ogni malattia, anche per la maculopatia senile sono fondamentali
la prevenzione e una diagnosi precoce.
Per quanto riguarda la prevenzione, è necessario controllare i fattori di rischio sopracitati attraverso un buono stile di vita, una dieta bilanciata, l’astensione dal fumo e l’accorgimento di indossare occhiali da sole all’aperto.
 Per una diagnosi precoce è consigliabile che ogni persona con età superiore a 50 anni si rechi dall’oculista per effettuare visite di controllo periodiche con l’esame del fondo dell’occhio ed eventualmente un esame OCT (Tomografia a coerenza ottica) dai quali si potranno individuare eventuali segni precoci della patologia.
Per una diagnosi precoce è consigliabile che ogni persona con età superiore a 50 anni si rechi dall’oculista per effettuare visite di controllo periodiche con l’esame del fondo dell’occhio ed eventualmente un esame OCT (Tomografia a coerenza ottica) dai quali si potranno individuare eventuali segni precoci della patologia.
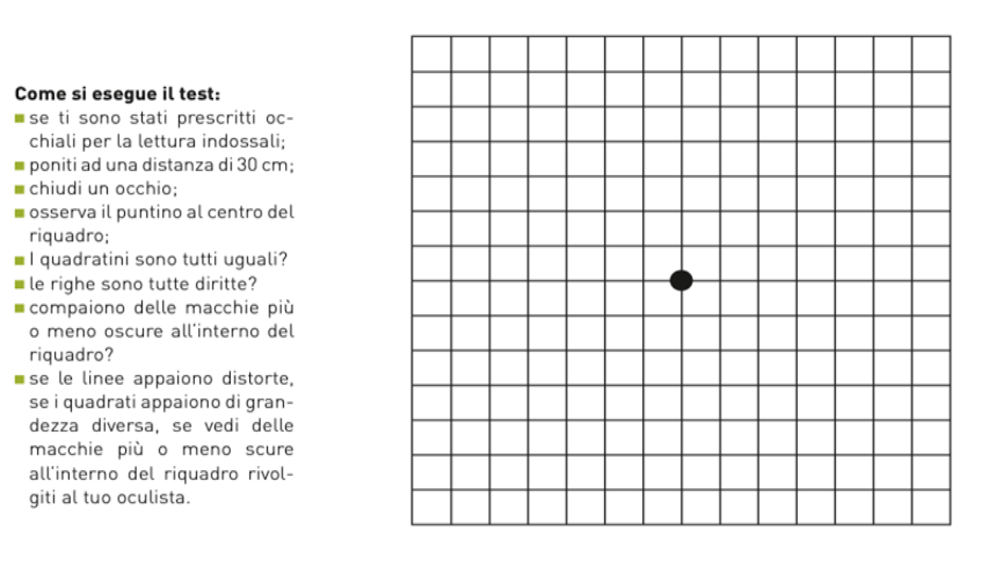
Un test di facile utilizzo anche a casa è la griglia di Amsler che permette di individuare precocemente eventuali alterazioni della visione centrale, come la distorsione delle immagini o zone di non-visione.
Ogni paziente che accusi questi sintomi dovrebbe sottoporsi a una visita oculistica il prima possibile per escludere la possibilità che si tratti di una maculopatia potenzialmente pericolosa per la vista.

Dr. Marco Lombardo – Università di Roma Tor Vergata
Policlinico universitario Tor Vergata
Scarica Maculopatia e nuove prospettive di cura
Riferimenti
Test di Amsler (immagine tratta da https://www.salute.gov.it/imgs/C_17_opuscoliPoster_217_allegato.pdf)